تحقیق مقاله مطلب
در مورد دانشنامه فارسی - نت سراتحقیق مقاله مطلب
در مورد دانشنامه فارسی - نت سرادرمان دردهای ناشی از آسیبهای نخاعی
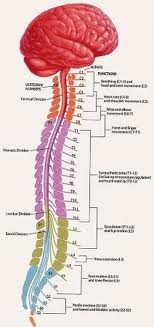
درد ناشی از آسیبهای نخاعی (SCI) یکی از مشکلاتی است که هیچ درمان مشخصی و واحدی در طولانی مدت روی آن کارساز نمی باشد. این درد بطور گسترده ای به انواع دردهای حسی (عضلانی اسکلتی و احشایی) و لرزوپاتیک (بالای سطح، هم سطح و زیرسطح) تقسیم یم شود. مکانیزم های مختلفی برای هر یک از این انواع مطرح می باشد. احتمال اینکه بتوان با بررسی های موشکافانه این مکانیزم ها به راه حل های درمانی بهتری دست یافت وجود دارد. درمان های متعدد دارویی و غیردارویی در این رابطه اعمال شده اند لیکن فقط تعداد اندکی از آنها در بررسی های کنترلة اتفاقی قرار داشته اند. در این مقاله به بررسی درمان درد ناشی از اکلپ های نخاع می پردازیم.
درمان های دارویی
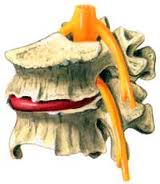
مطالعات کنترلة تلفاتی (RCT) امروزه به عنوان استاندارد طلایی مطالعات بالینی و روش های کنترل درد شناخته می شوند. از 8 مطالعة کنترله اتفاقی لوسوکور در رابطه با درمان درد پس از آسیب های نخاعی، چهار مورد منفی بوده اند. تعداد کم نمونه های هر مطالعه (7 تا 21) احتمال بروز اشتباه نوع II (آزمایش به اندازه ای نیست که یک تاثیر مثبت واقعی را کشف کند) در آنها را قوت می بخشد. بهمین دلیل در حال حاضر بهترین منابع موجود گزارشهای مروری و مطالعات غیرکنترله می باشند.
ضدافسردگی هامطالعات بیشماری تاثیر مثبت داروهای ضدافسردگی را در شرایط درد مزمن لوزوپاتیک محیطی نشان داده اند. در تنها مطالعة کنترله اثر دارویی ضدافسردگی بر درد ناشی از آسیب های نخاعی Daridoff و همکارانش کشف کردند ترازودون، یک مهارکنندة برداشت دوبارة ئروتونین در غشاء پیش سیناپسی، هیچ ترجیحی بر دارونما در درمان لرزش قشر و احساس سوزن سوزن شدن نداشته است. عوارض ترازومون عبارت بوده اند از گیجی، دهان خشک، سرگیجه، افزایش اسپاتیسیتی، و احتباس ادرار. Heilporn در مطالعه ای غیر کنترله به این یاخته دست پیدا کرد که 8 نفر از 11 نفر مبتلا به درد ناشی از آسیب های نخاعی که دردهای بیشتر داشتند به خوبی به درمان روزانة ملیتراسن (150 میلی گرم خوراکی) و فلوپنتیکسول (3 میلی گرم خوراکی) پاسخ دادند. و همکارانش نیز نشان دادند که 25 نفر از 33 نفر بیمار مبتلا به درد آسیب های نخاعی که انواع مختلفی از درد را تجربه می کرده اند به تسکین رضایت دهنده ای با رژیم دارویی آمی تریپتلین و کلونازپام بهمراه یکی از روش های استفاده از داروهای ضد التهابی غیر استروئیدی هیدروکسی تریپتوفان بهمراه TENS و یا تحریک نخاع دست یافته اند. دو گزارش موردی نیر تاثیر مخلوط داروهای ضدافسردگی و ضد تشنج را روی دردهای نوروپاتیک ناشی از آسیب های نخاعی نشان داده اند.
ضدتشنج هاداروهای ضد تشنج از سال 1960 در درمان درد استافده شده و در مواردی مثل نوراثری تری ژمینال، نوروپاتی دیابتی، و پروفیلاکسی میگرن کاربرد دارند. در تنها مطالعة کنترله ای که روی موضوع درد ناشی از صدمات نخاعی انجام گرفته است، Drewes و همکارانش به تاثیر مثبت غیر ارزش مندی در رابطه با کنترل درد و امرویت دست پیدا کرده اند. این تاثیر باعث ارتقاء امتیازبندی بیمار در پرسش نامة درد مک گیل شده است. GibsonWhite نیز کاهش درد توسط کاربامازین را در دو بیمار با پاراپلژی کامل در اثر تروما گزارش کرده اند.
Zachariah و همکارانش نیز آثار بهبود دهندة والروات در دو بیمار از سه بیمار خود را در رابطه با اسپاسم عضلانی و درد گزارش کرده اند. در یک مورد درد ناشی از صدمات نخاعی آثار مفید گابانپتین روی درد یکطرفة اپیزوریک نشان داده شده است.
مسدود کننده های کانال های سدیم
به نظر می رسد داروهای بی حس کنندة موضعی و داروهای ضد تشنج با بلوک کردن کانالهای سدیمی وابسته به ولتاژ، تخلیه های نابجای فیبرهای آوران محیطی آسیب دیده را کاهش می دهند. با این حال مکانیزم دقیق که لیدوکائین توسط آن درد مرکزی را کاهش می دهد شناخته شده است. لیدوکائین از راه خوراکی تاثیری نداشته و آنالوگ خوراکی آن یعنی مگزیلتین معمولاً به خوبی تحمل نمی شود چون آثار غیرانتخابی آن در بلوک کانال سدیم باعث بروز عوارضی مانند اسهال خواهد شد. برای این منظور مسدود کننده های اختصاصی تر کانال سدیم در حال ساخت هستند.
سه مطالعة کنترله اتفاقی در رابطه با لیدوکائین و یا مگزیلیتین منتشر شده اند. در یک مطالعة ضربدری دوسویه کور Attal و همکارانش روی تاثیر لیدوکائین داخل وریدی بر اجزاء مختلف درد لوزوپاتیک در 16 بیمار مبتلا به درد مزمن پس از سکته (6=n) یا درد ناشی از صدمات نخاعی (10=n) مطالعه کرده اند. لیدوکائین باعث کاهش درد خودبخودی در جریان، آلودینی در اثر لمس برسی، و پردردی مکانیکال شده است اما این تاثیر در مقایسه با دارونما در رابطه با لاودینی حرارتی و پردردی ترجیخ و برتری نداشته است. 6 بیمار از 10 بیمار مبتلا به درد صدمات نخاعی که لیدوکائین دریافت کردند کاهش قابل توجهی (50 درصد یا بیشتر) در درد خودبخودی داشتند درحالی که این رقم در افرادی که دارونما فقط در یک بیمار کاهش دچار شده بود. Laubser و Donovan تزریق ساب آراکئوئیدی لیدوکائین (از راه بی حسی اسپانیال) و یا دارونما به 21 بیمار مبتلا به درد ثابت (اکثراً با ماهیت لرزنده) و یا دردهای خنجر حمله ای در سطح و یا زیرسطح آسیب نخاعی تروماتیک را بررسی کردند. در مقایسه با دارونما بی حسی نخاعی باعث کاهش واضح درد شده است (P<0.01). با این حال پاسخ های فردی به اثر تشخیصی بی حسی نخاعی بسیار متفاوت بوده است.
Chion-Tax و همکارانش نشان دادند که گزیلیتین هیچ اثر مهم و بارزی روی درد آسیب های نخاعی که با روش مقیاس آنالوگ بینایی و یا پرسش ناحیة درد مک گیل اندازه گیری شده بود نداشته است. Pollock نیز آثار مفید هیدروکلریدترااکائین انترکال را که در بالیا محل آسیب در چهار بیمار تزریق شده بود که دچار انسداد جریان مایع نخاعی و دردهای دسیتال مزمن بوده اند نشان داده اند. در این مطالعه درد دسیتال بیمار از بین رفته ولی پس از زمانی دوباره عود می نمود که این مسئله به طول مدت زمان اثر داروی بی حسی تناسب داشته است. هنگامی که تتراکائین انتراتکال در زیر سطح ضایعه و انسداد جریان مایع نخاعی تزریق شد حس درد سوزشی تغییر نیافته و همچنان ادامه داشته است. BeckenjaGombar نیز بهبود و تسکین نسبی درد پس از تجویز وریدی را در دو بیمار مبتلا به ضایعات نخاعی مطالعه و بررسی کرده اند.
مخدرها
بطور کلی عقیده بر این است که مخدرها روی درد مرکزی بی تاثیرند اما مطالعاتی وجود دارند که چنین عقیده ای را به چالش می طلبند. دو مطالعة کنترله با دارونما و آثار مخدرها روی درد ناشی از صدمات نخاعی را بررسی کرده اند. Eide و همکارانش آثار انفوزیون وریدی انفتانیل، کتامین، و یا دارونما را روی دردهای تحریک شده، مداوم و یا متناوب در 9 بیمار مبتلا به صدمات نخاعی مورد مطالعه قرار دادند. آلفنتانیل که یک اگونیست گیرنده mu مخدرهاست و کتامین که آنتاگونیست گیرنده NMDA است هرکدام آثار ضد درد قابل توجهی روی هر دو نوع درد مداوم و درد تحریک شده داشتند. Siddall و همکارانش نیز به این یافته رسیدند که مخلوط مورفین و کلونیدین انتراتکال بسیار بهتر از دارونمای سالین در کنترل درد نوروپاتیک صدمات نخاعی عمل می نماید. مورفین و یا کلونیدین هرچ کدام به تنهایی تسکین درد قابل توجهی ایجاد نمی کنند. غلظت مورفین در CSF ناحیة گردنی با میزان تسکین درد متناسب داشته است. در یکسری مطالعات یک سویه کور مروری که توسط Glynn انجام شده است، مورفین انترکال در 5 بیمار از 14 بیمار مبتلا به درد نورومالتیک بدنبال صدمات نخاعی SCI داریا آثار ضد درد بوده است. در یک گزارش موردی 5 میلی گرم THC و 50 میلی گرم کرئین دارای آثار ضد درد بیشتری روی اس استنزی دردناک در مقایسه با دارونما بوده اند. در یک مطالعة دیگر، درد و اسپاسم عضلانی در 8 بیمار از 12 بیمار مبتلا به صدمات نخاعی که انفوزین مورفین انترکال دریافت کردند بهبود یافته است. 6 بیمار از 8 بیمار پس از 3 سال همچنان و با حداقل تولورانس به مورفین مداوم از راه اتراگال، زنده مانده بودند.
کلونیدین
اطلاعات بسیار کمی در مورد تایر کلونیدین که یک اگونیست آلفا دو آدرنژریک است، برروی درد ناشی از صدمات نخاعی وجود دارد. در مطالعه ای کنترله که توسط Siddall انجام شده است و در بالا توضیح داده شد، کلونیدین انترکال بهمراه مورفین انترکال آثار ضد درد داشته اند. Glynn و همکارانش گزارش دادند که 10 بیمار از 15 بیمار که برای درد لوزوپاتیک ناشی از صدمات نخاعی 150 میکروگرم کلونیدین اپیدورال دریافت کرده بودند کاهش شدت درد داشته اند. Petros و Wright بیمار مبتلا به پاراپلژی ای در اثر ضایعه نخاعی را توصیف کرده اند که با کلونیدین اپیدورال تسکین قابل توجه و با کلونیدین خوراکی تسکین نسبی در درد خود داشته است. استفاده از انفوزیسون انترکال مورفین بهمراه کلونیدین آثار قابل توجهی روی درد مرکزی مداوم و تیرکشنده در یک بیمار پس از ضایعه نخاعی تروماتیک داشته استو مخلوط با کلوفن انترکال (اگونیستGABAB) و کلونیدین باعث بهبود اسپاسم های مقعدی دردناک در یک بیمار مبتلا به سندروم شریان نخاعی قدامی شده است.
مسدود کننده های کانال پتاسیممطالعات متعددی آثار مثبت 4- آمینوپریدین که یک مسدود کنندة کانال پتاسیم است را در وضعیت نورولوژیک بیماران صدمات نخاعی نشان داده اند. بعضی از این مطالعات درد را به عنوان یافته ثانویه درظنر گرفته اند. در یک مطالعه اتفاقی، دوسویه کور، ضربدری تیتراسیون دٌز 4- آمینوپریدین در روی 25 بیمار مبتلا به ضایعات نخاعی با ضایعات غیرکامل، داروی فوق هیچ اثر مثبت ارزشمند آماری ای روی درد موجود نداشته است. مطالعة دوسویه کور اتفاقی دیگری آثار 4- آمینوپریدین وریدی را روی وضعیت لرزولوژیک در 8 بیمار دچار ضایعات نخاعی بررسی کرده است. نویسندگان بهبود وضعیت لزرولوژیک در بیمار را مشاهده کرده و چنین نتیجه گرفته اند که درد مزمن و اسپاستیسیتی کاهش یافته است ولی این موضوع بطور کمیتی بررسی نشده است. در مطالعة دیگری روی 6 بیمار با ضایعات نخاعی 4- آمینوپریدین باعث کاهش اسپاستیسیتی در 2 بیمار و کاهش درد در یکی شده است.
آنتاگونیستهای گیرنده NMDA
گیرنده های مرکزی NMDA که توسط اسید آمینة تحریکی گلوتامات فعال می شوند در پروسه حساس شدن مرکزی که در درد لرزوپالتیک دیده می شود دخیلند. در یک مطالعه کنترله Eide و همکاران، کتامین درد مداوم و نیز درد برانگیخته شده را در بیماران ضایعات نخاعی کاهش داده است.
اگونیستهای گیرندة گابا
مطالعات حیوانی نشان می دهند که کاهش تاثیر مهاری انتقال عصبی وابسته به گابا در درد نوروپاتیک دیده می شود. ماکلوفن که یک اگونیست گیرنده GABAB ایت در یک مطالعه کنترله و چندین مطالعة غیرکنترله در رابطه با درد ضایعات نخاعی بررسی شده است. Herman اثر 50 میکروگرم باکلوفن انترکال را در 7 بیمار دچار درد و اسپاتیستی در اثر مولتیپل اسکلروز، آبسه اپی دورال اسپانیال و میلیت ترانورس در یک مطالعه اتفاق دوسویه کور بررسی کرده است. باکلوفن بطور قابل توجهی درد نوروپاتیک مرکزی و درد ناشی از اسپاسم (با تفکیک زمانی) کاهش داده است. تفکیک زمانی بدین معنا که اثر روی درد لوزوپاتیک قبل از سرکوب درد ناشی از اسپاسم بروز کرده است. اما باکلوفن روی درد عضلانی اسکلتی و درد ناشی از تحریک تاثیری نداشته است. Laubser و Akman به نتیج متضادی در یک مطالعة غیرکنترله دست پیدا کردند. 12 بیمار مبتلا به اسپاستیسیتی و درد (6 نفر با درد نوروپاتیک) سه نفر با درد عضلانی اسکلتی و سه نفر با اجزاء هر دو درد) قبل از کاشت پمپ باکلوفن انترکال و سپس 6 و 12 ماه بعد بررسی می شدند. در هر دو رودة 6 و 12 ماهه 2 نفر از 9 بیماری که درد نوروپاتیک داشتند و 5 نفر از 6 بیماری که درد عضلانی اسکلتی داشتند کاهش قابل توجهی در شدت درد خود گزارش کردند. در یک مطالعة مقدماتی توسط Taira و همکارانش یک تزریق واحد انترکال باکلوفن درد نوروپاتیک را در 3 بیمار از 6 بیمار مبتلا به درد ناشی از ضایعات نخاعی کاهش داده است. این کاهش 1 تا 2 ساعت بعد از تزریق ظاهر و برای 10 تا 24 ساعت باقیمانده است. پروپوفول که یک اگونیست گیرندة GABAA است در یک مطالعة کنترله داروها، ضربدری دوسویه کور در 32 بیمار با درد و غیر بدخیم که 8 نفرشان درد ضایعات نخاعی داشتند بررسی شده است. از این 8 بیمار ، همگی با پرونونول تسکین درد بهتری با داروها داشته اند. البته مقادیر P گزارش نشده است. آلویدینی که در 5 بیمار از 8 بیمار فوق وجود داشته نیز از بین رفته بود در حالی که دارونما در این رابطه تاثیری نداشته است. در 7 بیمار که توسط اسکن های SPECT بررسی شدند میوپرفیئورن فرونتال،فونتوپارتیال، تالامیک و آرتیکال نیز از بین رفته و یا بطئور قابل توجهی در طی انفوزیون پروپونول کاهش پیدا نموده بودند.
در حالتهای غیر دارویی
تحریک الکتریکی عصب از راه پوست (TENS)
گزارشات در مورد استفاده از TENS در بیماران مبتلا به ضایعات نخاعی بسیار محدود هستند. (جدول 2) و مطالعات کنتله در این زمینه وجود ندارند. TENS به نظر در بعضی بیماران با رد عضلانی و یا درد نوروپاتیک هم سطح مؤثر است ولی تاثیری رو درد زیر سطح ندارند. Leyson و همکارانش متوجه شدند که استفاده از TENS در کوادری پلژیکهای حاد (کمتر از 2 سال از ضایعه) باعث دیس نیرژی وضعیتی اسفنکتر دترلور می شود و بهمین دلیل توصیه به عدم استفاده از TENS در این افراد کرده اند. در حال حاضر دلیلی برای تاثیر استفاده از TENS برای درمان درد نوروپاتیک مرکزی وجود ندارد.
تحریک نخاعی (SCS)
فرضیة کنترل وازه ای پیشنها می کند که تحریک الکتریکی ستون های پشت نخاعی ممکن است درد ناشی از از ضایعات نخاعی را کاهش دهد. بررسی های کور شده در این رابطه بسار مشکل می باشند چون احتیاج به برانگیختن و ایجاد پارتنری دارند. مطالعات موردی منتشر شده در جدول 2 ذکر دشه اند. باوجودی که این گزارشات بطور مادری درد را ذکر کرده اند. تحریکات نخاعی بنظر در بعضی بیماران با ضایعات غیرکامل، اسپاسم های درناک، درد هم سطح، و یا درد پس از کوردوتومی مؤثر است. نتایج ضعیفی در بیماران با ضایعات کامل و در افرادی با دردهای لرزشی و متناوب گزارش شده است. اکثر مطالعات کاهش بازدهای تحریک نخاعی در طی زمان را نشان داده اند.
تحریک عمقی منفذ (DBS)
تعداد مطالعات در رابطع با تاثیر DBS در درمان درد مزمن در طی دهه اخیر کاهش یافته است. در نطالعاتی که در جدول 2 ذکر شده اند، DBS در بیمارانی استفاده شده است که به روش های درمانی متداول پاسخی نداده بودند. مناطقی که در DBS مورد تحریک قرار گرفتند عبارتاند از ماده خاکستری دور کانال مرکزی (PAG) و ماده خاکستری دور بطنها (PVG) و هسته های تالامیک (VPM,VPL) و تیروکسول داخلی. تحریک PVG/PAG معمولاً برای نوع niciceptive درد بکار رفته و تحریک تالاموس برای درمان درد آوران زدایی . با این نوجود این الگو بطور اختصاصی دنبال نمی شود و بطوری که اکثر مطالعات روی بیماران با درد نوروپاتیک درمان DBS را به هسته های تالاموس محدود نکرده اند.
خیلی از گزارشات اولیه نروی تحریک عمقی مغز نتایج خود را با توجه به نوع و یا اتیولوژی درد ارایه نکرده اند. مطالعات جدیدتر بیماران را دسته بندی کرده اند تا مشخص شود که کدام گروه جواب بهتری به DBS می دهند. همچنین طول مدت پی گیری نیز افزایش یافته است. در سال 1985، YEY و همکارانش گزارش منتشر کردند که در آن 4 نفر از 6 بیمار مورد بررسی حداقل 50 درصد کاهش دئرد با استفاده از DBS در یک دورة پاگیری 2 تا 60 ماهه داشته اند. در 1987، Siegfried مطالعه ای انجام داد که روی 4 بیمار مبتلا به درد پاراپلژیکی بود که تحت DBS هسته های تالاموس خصوصاً VPL قرار گرفته بودند. دو بمیار نتایج عالی و دو بیمار نیز بهبود در درد خود داشته اند. این مطالعات اولیه نشان دهندة آرمان گرایی برای نقش DBS برای دردهای مقاوم و ماندگار مزمن ناشی از صدمات نخاعی دارند درحالی که هیچکدام از آنها دوره پیگیری کافی نداشته اند. در سال 1987، Levy گزارشی در رابطه با استفاده از DBS برای دردهای غیرقابل کنترل مزمن منتشر کرد که روی 11 بیمار انجام شده بود. متوسط دورة پی گیری در این مطالعه قابل توجه و با میانگین 80 ماهه و دامنة 24 تا 168 ماه بوده است.
برای بیماران الکترودهای مربوط به PAG/PVG و تالاموس استفاده شده و سه بیمار تحت تحریک هم تالاموس و هم PAG/PVG قرار گرفته اند. با وجودی که 4 بیمار از 11 بیمار در ابتدا (6 هفته اول) به DBS پاسخ دادند، هیچکدام پاسخ طولانی نداشته اند. دو مطالعة دیگر توسط Kumat و همکارانش در دهه 1990 منترش ده است. در مطالعة اول دو بیمار با تروما به نخاع و اعصاب محیطی تسکینی طولانی مدت در طی دورة پیگیری 6 تا 10 ساله داشته اند. اما در مطالعه دوم هیچ کدام از سه بیمار دچار آسیب تروماتیک نخاعی تسکینی طولانی مدت درد نداشته اند (دورة پی گیری 6 ماهه تا 15 ساله).
در کل 141 نفر از 26 بیمار (54%) در 5 مطالعة موردی پاسخ اولیه ای به DBS داشته اند اما فقط 2 نفر از 16 نفر بطور طولانی مدت بهبود و تسکین یافته اند. اگر مطالعة اولیه Knmar را به خاطر فقدان اطلاعات در رابطه با نوع درد و یا طول مدت دوره پی گیری کنار بگذاریم، DBS هیچ فایدة طولانی مدتی ندارد و حتی تاثیر اولییه آن روی درد ضایعات نخاعی در بهترین حالت غیرقابل پیش بینی است.
کوردوتومی، کوردکتومی و میلوتومی
مطالعات موردی غیر کنترله رو یتاثیر کرودوتومی، کوردکتومی و میلوتومی در جدول 3 ذکر شده اند. محققان آثار مفیدی برای کوردوتومی و کوردکتومی برای درد شدید تیر کشنده و سوراخ کننده و احتمالاً برای دردهای تحریکی قائلند. در مقابل چنین اعمالی روی دردهای لرزشی مداوم و یا دردهای مبهم مداووم و دیس استنری تاثیری ندارند. عوارض این روش ها عبارتند از: درد طرف مقابل غیرقابل مهار، دیس استنری، اختلال فعالیت مثانه، اختلال فعالیت جنسی، بروز اسپاسم های عضلانی، و اختلال بیشتر فعالیت باقیماندة عصبی در زیر ضایعه. نویسندگان بسیاری تاکید کرده اند که کوردوتومی باید حتماً بطور دو طرفه انجام بپذیرد چون کوردوتومی یکطرفه در موارد بسیاری منجر به دیس تنری و دردهای طرف مقابل غیرقابل کنترل می شوند. در مورد SCS و DBS، درمانهای موفقیت آمیز اولیه معمولاً گذرا هستند. در بیمارانی که توسط White بررسی شدند، سعی جهت برقراری مجدد بی دردی پس از مراجعت درد توسط انجام ترکتوتومی دوباره یا سه باره، با وجودی که در ابتدا در نیمی از بیماران موفقیت آمیز بود، تقریباً همیشه پس از یک سال یا بیشتر دوباره مراجعت کرده اند. Meljack و Loeser به توصیف 5 بیماری پرداختند که قسمت های کاملی از نخاعشان برداشته شده بود. یک بیمار دچار دردهای شدید تیرکشنده در پشت و پاها پس از کوردوتومی نخاعی بهبود کامل داشته است اما پس از 5/11 سال درد بیمار فوق در همان محل و یا همان مشخصات و کیفیت ظهور کرده است. دلالی که برای چنین پاسخهای متفاوت و متنوعی پس از این تداخلات جراحی مطرح هستند عباتند از: عدم هماهنگی و تداوم در دوره های پی گیری و انوع دردی که انتخاب شده بودند، روش های جراحی، مهارت و تجربة جراحان و نیز سطوح جراحی. در یک گزارش موردی توسط Deruckmee و Lende، یک بیمار مبتلا به ضایعات نخاعی و درد بدنبال ضایعة تروماتیک سطح L1 ابتدا قطع دوطرفه ریشه های توراسیک پشتی 11 و 12 و سپس قطع کامل نخاع از سگمان 11 سینه ای داشته اند که هر دو فقط بطور نسبی و موقتی تحت درد وی را تسکین داده اند. نهایتاً وی تحت قطع عضو در سگمان واضحاً سالم 10 و 11 سینه ای قرار گرفت که باعث تسکین درد در طول دورة 18 ماهة پی گیری وی شد.
هیچ دلیلی وجود ندارد که کوردوتومی و یا میلوتومی در کنترل دردهای نوروماتیک مرکزی در ضایعات نخاعی مؤثرند. ضایعات روسترال در بیماران دچار درد ضایعات نخاع گردن مطرح نمی باشند چون احتمال اختلال بیشتر در وضعیت فانکشنال بیمار، شامل عصب گیری دیافراگم، نیز مطرح می شود.
ضایعات محل ورود ریشه های پشتی (DREZ)
اولین عمل DREZ در سال 1976 روی بیماری با درد بازو در اثر کنده شدن شبکه بازویی انجام شد. از آن زمان، بیماران صدمات نخاعی بسیاری تحت چنین عملی جهت کنترل درد خود قرار گرفته اند (جدول 3). بیماران دچار درد در درماتوم های پائین تر و یا در همان سطح ضایعه و آنهایی که درد یکطرفه دارند نتایج خوبی بعد از ضایعات DREZ می گیرند. اما نتایج در بیماران دچار دردهای ساکرال کمتر راضی کننده و در مبتلایان به دردهای منتشر بسیار مخلوط می باشند. عوارض و مشکلات این روش عبارتند از: نشت CSF ضعف و یا از دست رفتن حس پارتزی و یا دیس تنری نوظهور، تشدید دیس فانکشن و عدم فعالیت مثانه، دستگاه گوارش و فعالیت جنسی، و هماتوم های اپی دورال و یا زیرجلدی. مکانیزم دقیق عمل DREZ همچنان ناشخناخته است اما ممکن است شامل تخریب فعالیت غیرطبیعی در عصب های درد در شاخ خلفی روسترال به محل ضایعه (مراکز مشابه صرع مولد درد )، اختلال در راههای صعودی درد، و یا متعادل کردن دوباره در ورودی های مهاری و تحریکی در یک شبکة حسی آسیب دیده باشد. ضایعات DREZ معمولاً از یک یا دو سگمان درماتومی بالا تر از محل ضایعه تا یک سگمان پائین آن انجام می گیرند. با این وجود Edgar و همکارانش معتقدند که میکروکواگولاسیون drez می تواند میزان ناکافی ای از تخریب ایجاد نماید که این در واقع تاکیدکننده افکار Druckman و Lende می باشد.
Edgar و همکارانش روش میکروکوآگولاسیون DREZ به کمک کامپیوتر را شرح دادند که در آن ثبت نواحی DREZ در سطوح هم سطح و یا بالاتر از محل ضایعات باعث تشخیص نواحی فوکال دارای افزایش فعالیت غیرطبیعی می شد که پس از تشخیص از بین برده می شدند.
با وجودی که 93 درصد بیماران داروهای ساکرال و یا فنتژ داشته و بطور عادی به تخریب DREZ پاسخ نمی داده اند،این روش در مقایسه با روش DREZ مشکلات کمتری دارد. Falci و همکارانش خلاصه ای منتشر کرده اند که تکنیک DREZ با استفاده از ضبط اطلاعات خودبخود داخل مغذی و نیز اطلاعات داخل مغذی در طی تحریک با ـفرکاتنسی برابر فرکانس) فیبرهای C توضیح داده است. با ضبط اطلاعات خودبخودی داخل مغذی، 9 بیمار از 11 بیمار مورد بررسی 50 تا 100 درصد تسکین درد پیدا کردند. با استفاده از هر دو روش فوق 21 نفر از 25 بیمار به 50 تا 100 درصد بهبودی رسیدند.
نتایج
درد یکی از مشکلات اصلی بیماران صدمات نخاعی است. خیلی از بیماران انواع مختلفی از درد را بهمراه اسپاستیسیتی تجربه می کنند. مطالعات کنترله اتفاقی در بعد وسیع و گسترده ای برای درمانهای دارویی و غیردارویی مورد نیاز می باشند. انواع مختلف درد باید با بررسی های بالینی موشکافانه توصیف و طبقه بندی شوند تا پزشکان بتوانند انتخاب های بهتری از بین روش های درمانی موجود برای بیمارانشان انجام دهند. برای تکمیل این کار، تحقیقات اولیه و پایه با 8 ادامه پیدا کنند تا مکانیزم های مرکزی و نیز اهداف بالقوة درمانی در درد ناشی از ضایعات نخاعی روشن و شناخته شوند.